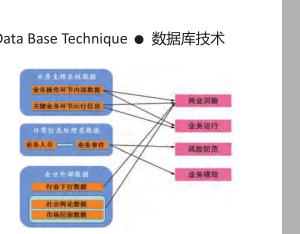
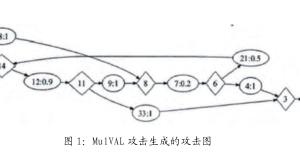
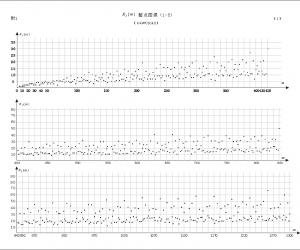
以分泌性中耳炎首诊的腺样体肥大
【关键词】 分泌性中耳炎 腺样体肥大
分泌性中耳炎为儿童常见多发病。长期以来,腺样体被认为是引起小儿分泌性中耳炎的一个重要原因。我科自2001年1月至2007年1月期间,共收治以中耳炎就诊的腺样体肥大患儿110例,现报道如下。
1 材料与方法发表论文网站
1.1 临床资料
自2001年1月至2007年1月期间,共收治以中耳炎就诊的腺样体肥大患儿110例,其中男性患儿62例,女性患儿48例。年龄为3.5~16岁,平均年龄为7.2岁;病程1月~3年。就诊时主诉耳闷、耳鸣、耳痛、听力下降、注意力不集中等。全部患儿已经在本院门诊或其他医院经反复药物及吹张按摩等对症治疗无效。110例患儿中,既往已经做过扁桃体手术患儿12例,102例患儿睡眠时伴有不同程度的打鼾及憋气。患儿两耳同时检查以较差耳检查结果作为临床观察对比资料。并且从病史中得知,病史越长听力损失越重,25例重度听力损失患儿病史全部在1年以上。
1.2 治疗方法
腺样体肥大诊断标准:(1)根据邹明舜[1]提出的标准。(2)在纤维喉镜下检查腺样体肥大占后鼻孔2/3以上。110例全部做纯音测听及声阻抗检查。所有患儿110例全部在全麻下行腺样体刮除术,同时做扁桃体手术的患儿90例。20例只做腺样体刮除术(12例既往已经做过扁桃体手术)。对术前听力检查鼓室图为B型曲线的56例患儿全麻下行鼓室穿刺术,42例抽出淡黄稀薄或粘稠液体0.2~1.5mL。C型曲线30例患儿术后18例为A型曲线。所有听力异常患儿,术后每月复查听力。追踪半年。发表论文网站
2 结果
所有患者术前听力检查结果见表1。术前不同听力损失103例,占93.6%。术后103例中恢复76例,占73.8%;其中轻度听力损失24.0例中恢复 22例,占91.7%;中度听力损失54例中恢复48例,占88.9%;重度听力损失25例中恢复6例,占24.0%。术前听力检查鼓室图为B型曲线的 56例患儿全麻下行鼓室穿刺术,42例抽出淡黄稀薄或粘稠液体0.2~1.5 mL。B型曲线的56例患儿术后53例为A型曲线,占94.6%。C型曲线30例患儿,术后18例为A型曲线,占60.0%。经过追踪所有患者没有复发,见表2。表1 110例患者术前听力检查结果(略)表2 110例患者术后听力检查结果(略)
3 讨论
长期以来,腺样体被认为是引起小儿分泌性中耳炎的一个重要原因,其发病机制及相关的病理生理学改变至今仍未完全阐明[2], 主要观点有:(1)咽鼓管机械阻塞或功能障碍:Takahashi等[3]认为增生肥大的腺样体直接压迫阻塞咽鼓管而造成鼓室负压致黏膜渗液。(2)咽鼓管返流:该观点认为增大的腺样体可阻塞后鼻孔,导致吞咽时鼻咽部压力增高,致使咽部分泌物向咽鼓管反流进入中耳;儿童咽鼓管比成人的短、平、直,所以易发生咽鼓管反流而致中耳炎。(3)腺样体表面隐窝可储存微生物:Suzuki等[4] 证实腺样体是鼻咽部致病微生物的“储存池”;有作者对小儿腺样体组织进行细菌培养,发现分泌性中耳炎患儿的细菌菌落总数>105,而非分泌性中耳炎患儿的细菌菌落总数<105,两者比较具有统计学意义。(4)免疫反应:腺样体在解剖学上是咽淋巴环的一部分,出生后即发育成熟,在儿童和青少年时期腺样体体积最大,以后逐渐缩小;腺样体是人体的免疫器官,它含有各个发育阶段的淋巴细胞如T细胞、B细胞、浆细胞、吞噬细胞、束状突细胞等,既具有细胞免疫又具有体液免疫功能[6]。中耳炎为儿童常见病多发病,其引起听力损失可导致儿童的言语、教育及心理发育障碍。如果早期治疗得当,听力可以恢复。本组重度听力损失25例中恢复6例,占24.0%。25例病史较长,可能发生听骨链粘连或固定。另外中耳积液可能使各种炎性因子渗透过蜗窗膜,影响耳蜗基底圈的而呈现高频永久性听力损害。临床上对于小儿中耳炎患者应该早期检查腺样体,以免延误诊断及治疗。
【参考文献】
[1] 邹明舜.儿童增殖体-鼻咽腔比率测定的临床价值[J].中华放射学杂志,1997,31(3):190-192.
发表论文网站
[2] 刘阳云,孙正良,李正贤,等.腺样体肥大程度与分泌性中耳炎的相关性研究[J].临床耳鼻咽喉科杂志,2004,18(1):19-20.
[3] Takahashi H, Honjo I,Fujita A.Endoscopic findings at the pharyngeal orifice of the Eustachian tube ln otitis media with effusion[J].Eur Arch Otorhinolaryngol,1996,253:42-44.
[4] Suzuki M,Watanabe T,Mogi G.Clinical,bacteriological,and histological study of adenoids in children[J].Am J Otolaryngol,1999,20:85-90.
分泌性中耳炎为儿童常见多发病。长期以来,腺样体被认为是引起小儿分泌性中耳炎的一个重要原因。我科自2001年1月至2007年1月期间,共收治以中耳炎就诊的腺样体肥大患儿110例,现报道如下。
1 材料与方法发表论文网站
1.1 临床资料
自2001年1月至2007年1月期间,共收治以中耳炎就诊的腺样体肥大患儿110例,其中男性患儿62例,女性患儿48例。年龄为3.5~16岁,平均年龄为7.2岁;病程1月~3年。就诊时主诉耳闷、耳鸣、耳痛、听力下降、注意力不集中等。全部患儿已经在本院门诊或其他医院经反复药物及吹张按摩等对症治疗无效。110例患儿中,既往已经做过扁桃体手术患儿12例,102例患儿睡眠时伴有不同程度的打鼾及憋气。患儿两耳同时检查以较差耳检查结果作为临床观察对比资料。并且从病史中得知,病史越长听力损失越重,25例重度听力损失患儿病史全部在1年以上。
1.2 治疗方法
腺样体肥大诊断标准:(1)根据邹明舜[1]提出的标准。(2)在纤维喉镜下检查腺样体肥大占后鼻孔2/3以上。110例全部做纯音测听及声阻抗检查。所有患儿110例全部在全麻下行腺样体刮除术,同时做扁桃体手术的患儿90例。20例只做腺样体刮除术(12例既往已经做过扁桃体手术)。对术前听力检查鼓室图为B型曲线的56例患儿全麻下行鼓室穿刺术,42例抽出淡黄稀薄或粘稠液体0.2~1.5mL。C型曲线30例患儿术后18例为A型曲线。所有听力异常患儿,术后每月复查听力。追踪半年。发表论文网站
2 结果
所有患者术前听力检查结果见表1。术前不同听力损失103例,占93.6%。术后103例中恢复76例,占73.8%;其中轻度听力损失24.0例中恢复 22例,占91.7%;中度听力损失54例中恢复48例,占88.9%;重度听力损失25例中恢复6例,占24.0%。术前听力检查鼓室图为B型曲线的 56例患儿全麻下行鼓室穿刺术,42例抽出淡黄稀薄或粘稠液体0.2~1.5 mL。B型曲线的56例患儿术后53例为A型曲线,占94.6%。C型曲线30例患儿,术后18例为A型曲线,占60.0%。经过追踪所有患者没有复发,见表2。表1 110例患者术前听力检查结果(略)表2 110例患者术后听力检查结果(略)
3 讨论
长期以来,腺样体被认为是引起小儿分泌性中耳炎的一个重要原因,其发病机制及相关的病理生理学改变至今仍未完全阐明[2], 主要观点有:(1)咽鼓管机械阻塞或功能障碍:Takahashi等[3]认为增生肥大的腺样体直接压迫阻塞咽鼓管而造成鼓室负压致黏膜渗液。(2)咽鼓管返流:该观点认为增大的腺样体可阻塞后鼻孔,导致吞咽时鼻咽部压力增高,致使咽部分泌物向咽鼓管反流进入中耳;儿童咽鼓管比成人的短、平、直,所以易发生咽鼓管反流而致中耳炎。(3)腺样体表面隐窝可储存微生物:Suzuki等[4] 证实腺样体是鼻咽部致病微生物的“储存池”;有作者对小儿腺样体组织进行细菌培养,发现分泌性中耳炎患儿的细菌菌落总数>105,而非分泌性中耳炎患儿的细菌菌落总数<105,两者比较具有统计学意义。(4)免疫反应:腺样体在解剖学上是咽淋巴环的一部分,出生后即发育成熟,在儿童和青少年时期腺样体体积最大,以后逐渐缩小;腺样体是人体的免疫器官,它含有各个发育阶段的淋巴细胞如T细胞、B细胞、浆细胞、吞噬细胞、束状突细胞等,既具有细胞免疫又具有体液免疫功能[6]。中耳炎为儿童常见病多发病,其引起听力损失可导致儿童的言语、教育及心理发育障碍。如果早期治疗得当,听力可以恢复。本组重度听力损失25例中恢复6例,占24.0%。25例病史较长,可能发生听骨链粘连或固定。另外中耳积液可能使各种炎性因子渗透过蜗窗膜,影响耳蜗基底圈的而呈现高频永久性听力损害。临床上对于小儿中耳炎患者应该早期检查腺样体,以免延误诊断及治疗。
【参考文献】
[1] 邹明舜.儿童增殖体-鼻咽腔比率测定的临床价值[J].中华放射学杂志,1997,31(3):190-192.
发表论文网站
[2] 刘阳云,孙正良,李正贤,等.腺样体肥大程度与分泌性中耳炎的相关性研究[J].临床耳鼻咽喉科杂志,2004,18(1):19-20.
[3] Takahashi H, Honjo I,Fujita A.Endoscopic findings at the pharyngeal orifice of the Eustachian tube ln otitis media with effusion[J].Eur Arch Otorhinolaryngol,1996,253:42-44.
[4] Suzuki M,Watanabe T,Mogi G.Clinical,bacteriological,and histological study of adenoids in children[J].Am J Otolaryngol,1999,20:85-90.